Erreurs médicales : quand les statistiques officielles se heurtent à la dure réalité — un regard insistant sur ce qui se joue dans les couloirs des hôpitaux et dans les chiffres qui ne disent pas tout.
Erreurs médicales : quand les chiffres officiels déforment la réalité du terrain
Les chiffres officiels sur les erreurs médicales existent, mais leur signification et leur portée restent souvent à distinguer. Dans les hôpitaux, la promesse de la sécurité des patients rencontre un paysage où les écueils ne se mesurent pas qu’en nombre absolu. On voit circuler des chiffres, des taux et des classements qui ressemblent à des recettes de cuisine: des indicateurs utiles, mais pas toujours révélateurs de la réalité vécue par les patients et les personnels. Le point d’arrêt le plus fréquent est l’écart entre ce qui est déclaré et ce qui se produit réellement. Cette déconnexion alimente les risques et les questionnements sur la transparence des données et sur les mécanismes qui permettent réellement d’apprendre des incidents.
Dans les enquêtes et les rapports récents, la sous-déclaration est centrale. L’idée reçue selon laquelle tout est enregistré est battue en brèche par des observations de terrain et des audits. Les chiffres officiels deviennent alors des repères partiels, qui masquent parfois l’étendue des incidents graves liés aux soins. Cette tension entre les statistiques publiques et la réalité clinique n’est pas qu’un débat théorique: elle conditionne les décisions politiques, le financement des hôpitaux et les pratiques d’amélioration de la qualité. Pour les patients, cela se traduit par des risques supplémentaires et des incertitudes sur la sécurité des soins. Pour les soignants, cela peut être perçu comme une pression accrue pour normaliser des situations dangereuses plutôt que de les corriger en profondeur. Des articles et des analyses se multiplient pour rappeler que les chiffres sont un guide utile, mais qu’ils ne remplacent pas l’expérience du terrain et la vigilance continue des équipes.
Un constat majeur porte sur l’influence des politiques publiques et des indicateurs: lorsque les réseaux de surveillance privilégient le nombre et les procédures au détriment des résultats cliniques, l’objectif de sécurité des patients peut s’éparpiller dans des listes de contrôle qui ne reflètent pas nécessairement l’impact réel sur la prise en charge. Cela explique pourquoi des systèmes considérés comme performants sur le papier peuvent connaître des épisodes problématiques dans certains services, et pourquoi des hôpitaux cherchent des solutions locales et adaptées plutôt que des modèles universels. Les débats se poursuivent autour de la meilleure manière de rendre les données plus pertinentes, plus transparentes et surtout plus actionnables pour réduire les erreurs médicales et leurs conséquences. Des analyses croisent les chiffres avec des retours d’expérience afin d’identifier les causes profondes, comme les conditions de travail, les chaînes médicamenteuses, les organisations de soins et les périodes de vulnérabilité, telles que les nuits et les week-ends.
Pour mieux comprendre les enjeux, il faut aussi regarder les sources et les limites: les rapports cités ne se contentent pas d’énumérer des incidents; ils pointent des lacunes importantes dans le pilotage national et dans les mécanismes d’évaluation. La comparaison entre les chiffres fournis par les institutions et la réalité observée dans les services montre des écarts qui ne cessent de grandir lorsque la culture de sécurité n’est pas accompagnée d’un renforcement des systèmes de signalement et d’apprentissage. Dans ce cadre, trois notions reviennent avec force: transparence, sous-estimation et conséquences concrètes pour les patients. La transparence n’est pas seulement une question de publication; elle implique une culture de l’amélioration continue où les expériences négatives deviennent des occasions d’ajuster les pratiques. La sous-estimation n’est pas qu’un problème statistique: elle freine les retours d’expérience et peut conduire à des coûts humains importants. Enfin, les conséquences se mesurent dans la confiance, la qualité des soins et la sécurité des patients à long terme. Pour progresser, il faut des mécanismes plus robustes, alignés sur les pratiques cliniques et accompagnés de sanctions appropriées lorsque les obligations de signalement ne sont pas respectées. Pour approfondir les tensions entre chiffres et réalité, voir les synthèses et les analyses du sujet, notamment les réflexions autour des écarts entre chiffres officiels et réalité.
En filigrane, l’objectif reste clair: transformer les chiffres en actions concrètes qui réduisent les risques et améliorent les résultats pour les patients. Les données ne doivent pas seulement décrire le problème, elles doivent aussi éclairer les solutions et la manière dont les établissements se transforment pour offrir une sécurité réelle et mesurable. Dans cette optique, la comparaison entre les chiffres et les preuves du terrain se révèle comme un instrument indispensable pour repérer les failles et proposer des solutions adaptées à chaque contexte hospitalier. Pour ceux qui veulent aller plus loin, des analyses spécialisées proposent des lectures croisées entre la statistique officielle et les expériences cliniques quotidiennes, avec des exemples précis de situations où les chiffres révèlent une réalité bien plus complexe que ce que laissent voir les tableaux.
Images et récits de terrain permettent d’illustrer ce que les chiffres peinent parfois à tracer. Pour ceux qui veulent aller au contact du sujet, un tour d’horizon des problématiques et des pratiques qui émergent autour de la sécurité des patients est disponible via des ressources spécialisées et des analyses d’experts. Dans ce cadre, les patients et les professionnels peuvent s’appuyer sur des retours d’expérience concrets pour nourrir les améliorations et réduire les risques, sans se masquer derrière une simplification statistique de la réalité.
Pour une synthèse de l’enjeu et des données discutées publiquement, on peut consulter des analyses qui décrivent le grand écart entre les chiffres officiels et la réalité observée dans les hôpitaux.
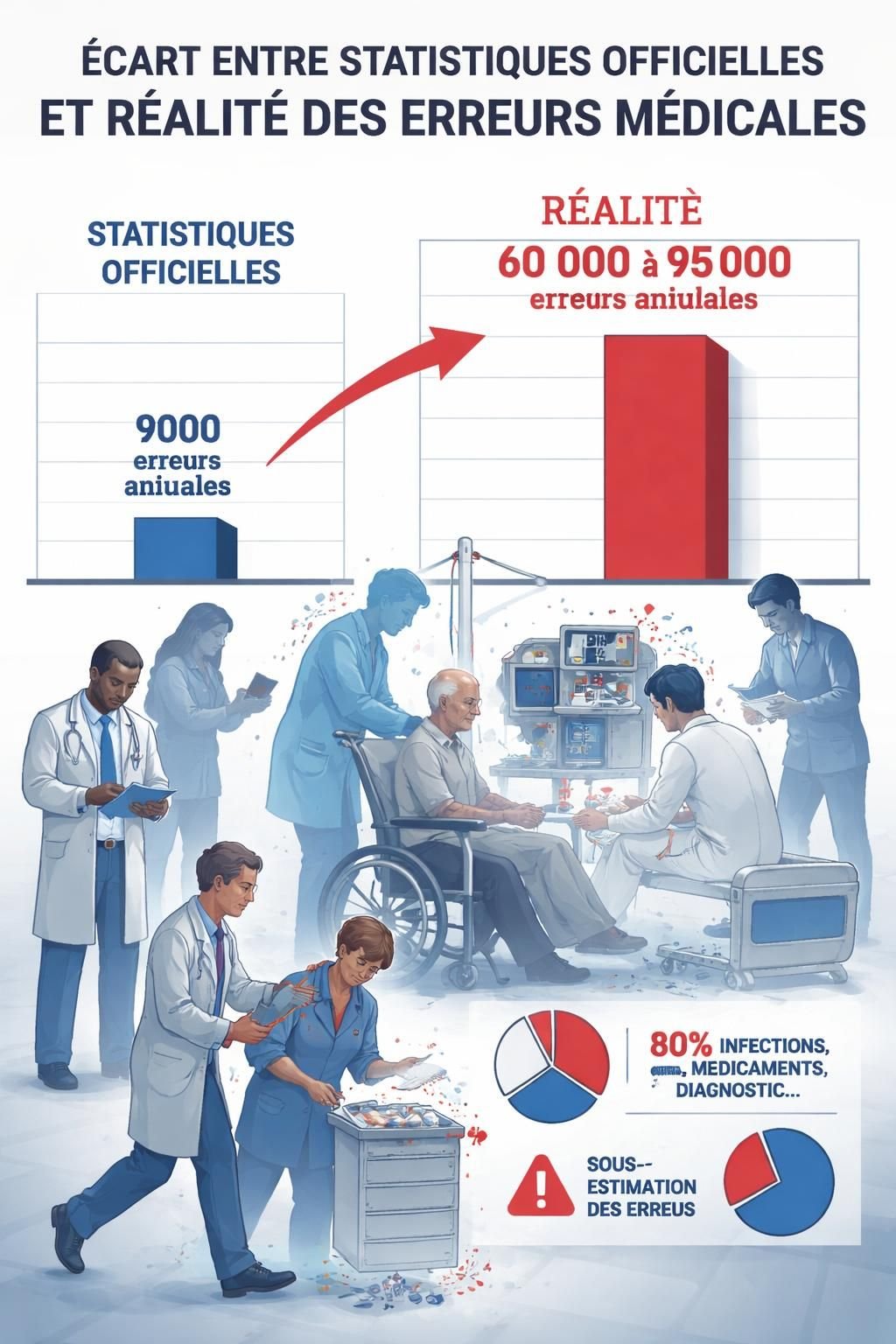
Chiffres et réalités: deux regards sur les EIGS
Les estimations des événements indésirables graves associés aux soins (EIGS) varient considérablement selon les sources et la méthode de collecte. Certaines enquêtes nationales avancent des chiffres entre 160 000 et 375 000 EIGS par an, dans les hôpitaux. Or, une petite fraction de ces cas est officiellement déclarée et exploitable par les autorités de santé. En 2024, moins de 7 200 EIGS ont été déclarés à la Haute Autorité de Santé (HAS). Cette sous-déclaration massive fragilise non seulement l’alerte précoce et l’apprentissage organisationnel, mais aussi la mise en place de mesures préventives efficaces. Cette réalité, souvent ignorée dans la communication institutionnelle, nécessite des mécanismes de vérification plus solides et des incitations claires à la transparence.
Cette situation alimente une perception ambivalente: d’un côté, le système se glorifie par des indicateurs de conformité et des certifications; de l’autre, les retours d’expérience réels signalent des failles dans la sécurité des soins. La Cour des comptes a mis en lumière l’effet de loupe sur la sous-déclaration, appelant à des dispositifs de sanction financière pour les établissements qui n’appliquent pas les obligations légales de signalement. L’enjeu est lourd: sans données fiables, les efforts d’amélioration restent limités et les risques pour les patients persistent. Pour mieux saisir ces tensions, la comparaison entre les chiffres et les retours cliniques est indispensable, et elle permet d’objectiver les domaines où des progrès sont possibles et urgents.
Exemples et témoignages s’ajoutent pour donner corps à cette problématique: des médecins décrivent des lacunes dans les systèmes de sécurité des médicaments, d’autres soulignent les contraintes organisationnelles qui favorisent les erreurs lors des transferts de soins ou des changements d’équipe. Dans ce cadre, la vigilance individuelle et collective, associée à une meilleure traçabilité et à des mécanismes de retour d’expérience, apparaît comme le socle d’un véritable progrès. Pour les lecteurs qui souhaitent approfondir, des analyses publiques et des rapports institutionnels apportent des éclairages complémentaires sur les dynamiques qui sous-tendent les états des lieux, les lacunes et les pistes d’amélioration concrètes.
Les limitations des indicateurs et le pilotage national dans la sécurité des patients
Le système de surveillance des soins repose sur des indicateurs et des évaluations, mais leur organisation suscite des controverses qui éclairent les limites de la politique d’amélioration. En France, le nombre d’indicateurs est élevé, avec une collecte qui dépasse les 350 éléments recensés. Le constat n’est pas neutre: la profusion de données peut diluer l’attention, et certains indicateurs privilégient les processus administratifs au détriment des résultats concrets sur le terrain. Cette dynamique nourrit des critiques sur la pertinence des outils, qui paraissent parfois éloignés des défis cliniques réels rencontrés par les équipes hospitalières. Le manque de lisibilité et d’agrégation des indicateurs complique la lecture des progrès réels en matière de sécurité et de qualité des soins.
Le pilotage national se défend sur l’idée que des cadres normatifs et des contrôles garantissent une cohérence des pratiques. Cependant, les rapports soulignent des limites importantes dans la certification des établissements et dans la comparaison entre les services d’un même centre. Les décisions de certification, lorsque prises à l’échelle générale, peuvent gommer les disparités internes et masquer des écarts de performance entre unités ou sites distincts. Or, ces disparités peuvent être des signaux d’alerte permettant d’ajuster les ressources et les pratiques là où elles sont nécessaires. L’absence de granularité n’est pas innocente: elle peut retarder l’identification des zones à haut risque et freiner les actions ciblées qui changent réellement la donne sur le terrain.
Dans ce contexte, le volume d’activité est un levier reconnu pour améliorer les résultats. Pourtant, certains établissements présentent des seuils d’activité insuffisants pour des actes complexes. En 2024, par exemple, un certain nombre d’hôpitaux pratiquaient la chirurgie du cancer de l’ovaire en dessous du seuil recommandé de 20 interventions annuelles, et plusieurs maternités n’atteignaient pas le standard des 300 accouchements annuels, condition souvent associée à une nécessaire maîtrise des complications obstétricales. Ces constats amènent à préconiser des revues d’activité régionales et des ajustements structurels lorsque la sécurité et la qualité ne peuvent être garanties autrement. Des mesures comme la fermeture temporaire ou la réaffectation de services moins actifs peuvent être nécessaires pour protéger les patients et recentrer les pratiques sur l’excellence clinique.
Pour faire bouger les lignes, plusieurs pistes apparaissent clairement: renforcer le suivi des EIGS avec des mécanismes de sanction proportionnés, simplifier et recentrer les indicateurs sur les résultats cliniques plutôt que sur les procédures, et assurer une évaluation nuancée des performances entre services. L’objectif demeure clair: une sécurité des patients qui repose sur des données pertinentes et une culture de l’amélioration continue. Dans ce cadre, des revues périodiques d’activité et une meilleure articulation entre les autorités régionales et nationales peuvent favoriser les corrections nécessaires et éviter d’institutionnaliser des pratiques qui exposent les patients à des risques évitables.
Pour illustrer ces points, une synthèse récente met en évidence les limites du pilotage national et les lacunes de la reconnaissance des évènements indésirables. En parallèle, les autorités appellent à des mécanismes plus robustes et des sanctions lorsque les obligations de signalement ne sont pas respectées, afin d’inciter les établissements à une transparence plus sincère et efficace.
Tableau: actus et seuils critiques en 2024
| Acte ou domaine | Situation en 2024 | Seuil recommandé | Impact sécurité |
|---|---|---|---|
| Chirurgie du cancer de l’ovaire | 244 hôpitaux en dessous du seuil | 20 opérations/an | Risque accru de complications et de retours d’expérience insuffisants |
| Accouchements en maternité | Plusieurs établissements < 300 naissances/an | 300 naissances/an | Maîtrise des risques obstétricaux et amélioration des pratiques |
| Indicateurs de qualité | Plus de 350 indicateurs | Indicateurs centrés sur les résultats | Visibilité des résultats et actions correctives |
En parallèle, les services régionaux sont encouragés à réaliser des revues d’activité afin d’éprouver la pertinence des pratiques et de réorganiser les ressources selon la sécurité et la qualité des soins. Un exemple concret de réforme possible est la réduction des services à faible activité dont les coûts et les risques ne justifient plus une continuité opérationnelle. Cette logique peut sembler radicale, mais elle est parfois nécessaire pour mettre en place des environnements plus sûrs et des pratiques plus homogènes.
Conclusions et perspectives d’amélioration pour la sécurité des patients
La sécurité des patients repose sur une combinaison de données fiables, de culture d’apprentissage et d’actions concrètes. Les chiffres restent un outil, mais ils ne peuvent pas se substituer à l’action locale et au retour d’expérience des équipes. Pour que les erreurs médicales deviennent moins fréquentes et moins graves, il faut repenser les mécanismes de signalement, renforcer les sanctions en cas de non-respect des obligations et favoriser une transparence qui profite directement aux patients. Ce chemin passe par une articulation plus fine entre les statistiques officielles et les réalités du terrain, afin d’éviter les raccourcis et les généralisations qui masquent les véritables enjeux de la sécurité des soins. Le but ultime n’est pas d’obtenir des chiffres parfaits, mais des pratiques qui sauvegardent durablement la vie et la santé des patients.
Pour approfondir le sujet et accéder à des perspectives complémentaires, consulter les analyses et les rapports qui scrutent les écarts entre les chiffres et la réalité.
Erreurs médicales : quand les statistiques officielles se heurtent à la dure réalité
Cette infographie interactive compare les chiffres officiels avec une estimation du « réel » et permet d’explorer les catégories d’erreurs les plus signalées.
Répartition par catégorie
Comment lire les chiffres et renforcer la sécurité des soins au quotidien
Pour les lecteurs qui souhaitent renforcer leur compréhension et leur démarche pratique, il existe des ressources et des conseils simples mais efficaces. Le premier réflexe est d’examiner les indicateurs publics avec un regard critique: qui a publié les chiffres, quel est le périmètre, et quelles actions concrètes découlent des résultats? Ensuite, il convient d’évaluer le processus de signalement: est-ce que tout incident est véritablement documenté? Si des doutes subsistent, demander des explications et chercher les mentions relatives à l’amélioration continue. Enfin, il est utile d’examiner les retours d’expérience et les leçons tirées par les services hospitaliers, afin de comprendre comment les erreurs ont été transformées en actions préventives et en formation du personnel.
Pour faciliter ces vérifications, deux ressources utiles permettent d’élargir la réflexion sans s’enliser dans des chiffres isolés: Erreurs médicales et dysfonctionnements sous-déclarés et Le grand écart entre chiffres officiels et réalité. Ces lectures permettent d’alimenter une attitude critique et proactive vis-à-vis des soins, tout en rappelant que la sécurité des patients repose sur la transparence et l’action collective.
Pour ceux qui veulent aller plus loin, des liens et des ressources complètent le panorama et offrent des pistes pour comprendre les mécanismes qui sous-tendent les accidents médicaux et les mesures d’amélioration, tout en restant ancrés dans le quotidien des patients et des soignants.

Liens et perspectives pratiques
Pour une lecture complémentaire et des analyses terrain, voici des ressources utiles pour comprendre les enjeux, comparer les chiffres et explorer des mesures concrètes de transparence et de sécurité. Des guides pratiques et des conseils de vie quotidienne peuvent aussi aider à mieux naviguer dans le système de santé et à poser les bonnes questions lors des soins.
- Comprendre les enjeux de transparence et de sécurité des soins dans votre établissement.
- Évaluer les risques et les mesures de prévention spécifiques à chaque service.
- Discuter avec les professionnels de santé des indicateurs utilisés et de leur pertinence.
- Utiliser les outils d’information et les retours d’expérience pour améliorer les pratiques locales.
Réponses rapide à vos questions sur les erreurs médicales et les chiffres
Les statistiques officielles reflètent-elles vraiment la sécurité des patients ?
Les chiffres publiés offrent un cadre utile mais ne montrent pas toujours l’étendue réelle des incidents. La under-déclaration et les limites des indicateurs peuvent masquer des risques importants, rendant nécessaire une lecture critique et une culture d’amélioration continue.
Comment les hôpitaux peuvent-ils améliorer la traçabilité des erreurs ?
En renforçant les systèmes de signalement, en assurant des retours d’expérience systématiques et en alignant les indicateurs sur les résultats cliniques plutôt que sur des procédures, ce qui permet d’identifier rapidement les zones à risque et d’agir.
Quelles actions concrètes les patients peuvent-ils entreprendre ?
Poser des questions sur le plan de sécurité, vérifier les procédures liées à leur traitement, demander des explications sur les retours d’expérience et les mesures prises, et favoriser le dialogue avec les professionnels de santé.
En pratique: conseils pour les consommateurs de santé et sécurité alimentaire
Conseils concrets repris des réflexions sur les erreurs médicales et la sécurité des patients: privilégier des sources d’information claires, demander des débriefings après les traitements, suivre les protocoles et les retours d’expérience, et s’impliquer dans les sorties d’information locale lorsque cela est possible. Pour ceux qui veulent approfondir, deux ressources complémentaires proposent des conseils pratiques pour l’utilisation d’outils d’aide à la décision et pour évaluer les pratiques de sécurité au quotidien:
Conseils pratiques pour les consommateurs santé et sécurité alimentaire au quotidien: Conseils pratiques pour les consommateurs santé et sécurité alimentaire.
Conseils essentiels pour utiliser un chatbot IA dans vos recherches de santé: Conseils essentiels pour les recherches IA en santé.
Hydratation et qualité de vie: L’astuce simple pour savoir si vous buvez assez.
Pour clore ce chapitre, un dernier regard sur les chiffres et leur usage dans la vie quotidienne de santé et sécurité des patients: la réalité est souvent plus complexe que les statistiques ne le laissent supposer. Un petit geste, un grand changement.

A commencé par le nettoyage classique, puis a développé une expertise dans les solutions naturelles grâce aux archives et carnets de recettes de sa grand-mère et aux connaissances chimiques de son grand-père. Je m’appelle Louis, et si je partage autant d’astuces maison, c’est parce que j’ai grandi entre l’odeur du savon noir et les flacons mystérieux de mon grand-père chimiste. Agent d’entretien depuis plus de quinze ans, j’ai appris que la plupart des solutions se trouvent déjà dans nos placards. Sur astucedegrand-mère.fr, j’aime transmettre ce mélange de tradition et de science, toujours avec simplicité. Si je peux t’aider à rendre ton quotidien plus propre, plus sain et plus malin, alors j’ai fait ma part.
